Osteoporosis
令和7年6月から船橋市の骨粗しょう症検診が始まります。
当院での骨量測定は、DIP法になります。
お電話にて、ご予約ください。
| 対象者 | 40歳から70歳までの5歳刻みの年齢の女性 (年齢は令和7年4月1日から令和8年3月31日までに誕生日を迎えた時の年齢です。) |
|---|---|
| 費用 | DIP法 500円 (70歳の方、生活保護世帯の方、児童扶養手当を受給されている方、後期高齢者医療制度に加入されている方は無料です。) |
骨粗鬆症について
骨粗鬆症とは「骨の量が減り、骨の質が悪くなることで骨折しやすくなっている状態」のことを言います(図1)。
骨粗鬆症は50歳代から急速に増え始め、特に女性で多く発症します。2030年には約3人に1人が65歳以上となる高齢化社会において、生活の質を維持する為にもその予防・対策は急務となっています。
図1:正常な骨と骨粗鬆症の骨
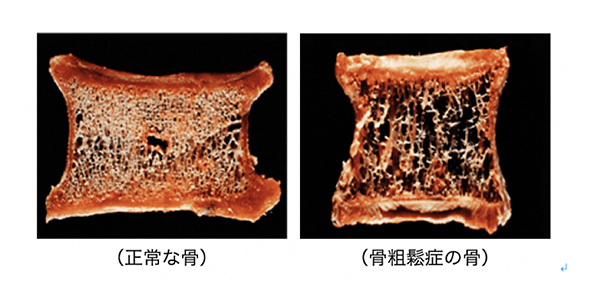
提供:浜松医科大学 井上哲郎名誉教授
骨粗鬆症は何が問題なのか
一番の問題は骨折してしまうことです。骨折してしまうと当然痛みに悩まされ、多くの方が痛みのためにしばらく動けなくなってしまいます。それをきっかけに筋力・体力の低下や認知症の発症・悪化が進んでしまい、坂を転がり落ちてしまうかのようにあっと言う間に亡くなられてしまうケースもあります(大腿骨骨折後1年以内に約10%の患者さんが死亡され、約30%の方は生活の質が低下すると言われています)。
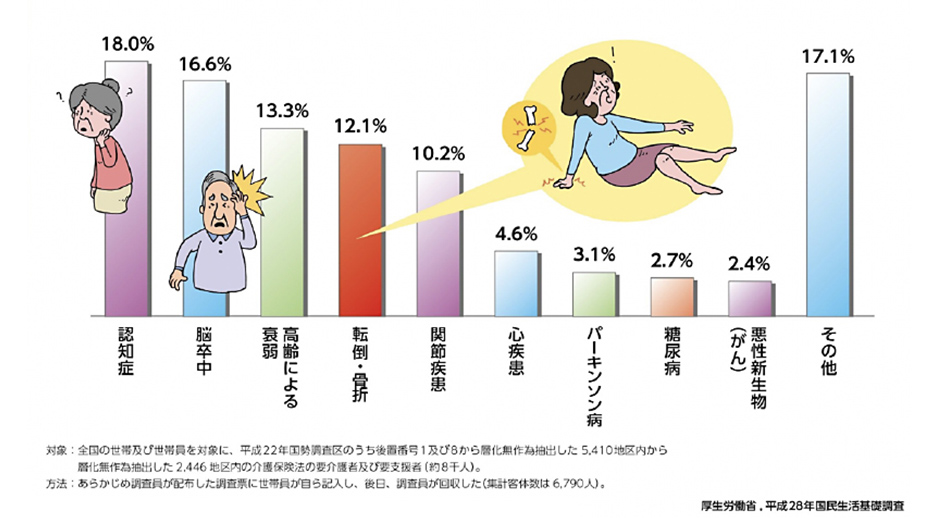
骨折の問題は痛みだけではなく、例えば背骨を骨折してしまうと背中が曲がり胃腸や肺の働きが悪くなって全身状態が悪化することにつながりかねませんし、骨折は全身に影響するのです。実際、骨折は介護が必要になった原因のうちかなりの部分に関係しています(図2)。
骨粗鬆症になりやすいのは
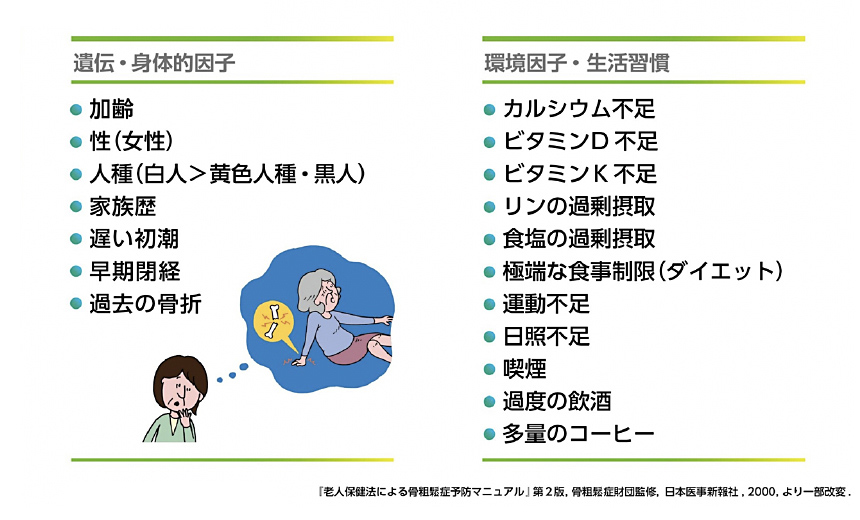
年齢、性別、体質、持病(関節リウマチ、糖尿病、肝臓・腎臓病、甲状腺等)、遺伝などに加え、生活習慣(食生活、喫煙、アルコール、運動量)が骨粗鬆症のなりやすさに関わってきます(図3)。
診断について
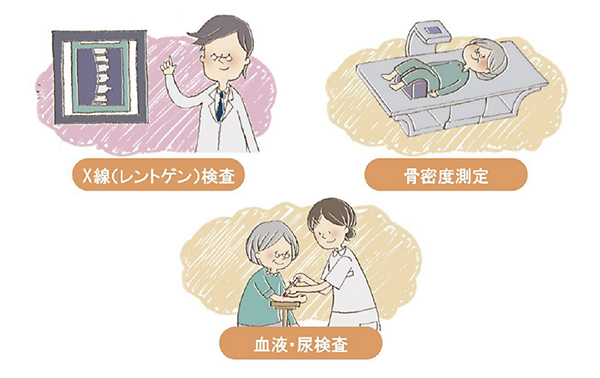
骨粗鬆症の評価は、骨密度検査・レントゲン・血液尿検査・個々のリスク因子を総合して行います。(図4)
骨密度検査は信用性の高いDXA法を用いて腰椎・大腿骨の2カ所で行い、より骨密度の低い方を重要視して判定材料とします。レントゲンは胸椎・腰椎の撮影を行い、圧迫骨折の有無を確認します。血液尿検査では、骨にとって重要なカルシウムやビタミンDが足りているのかの確認や、リスク因子とされる糖尿病や腎障害、甲状腺機能の異常の有無のチェック、さらに骨代謝マーカーという項目を確認し、骨の新陳代謝の状態をチェックします。
治療について
治療は食事療法、運動療法、薬物療法になります。
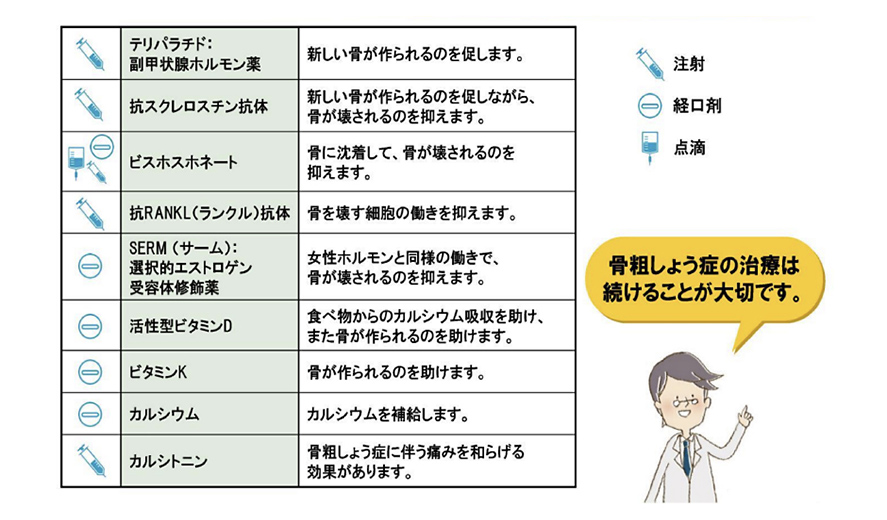
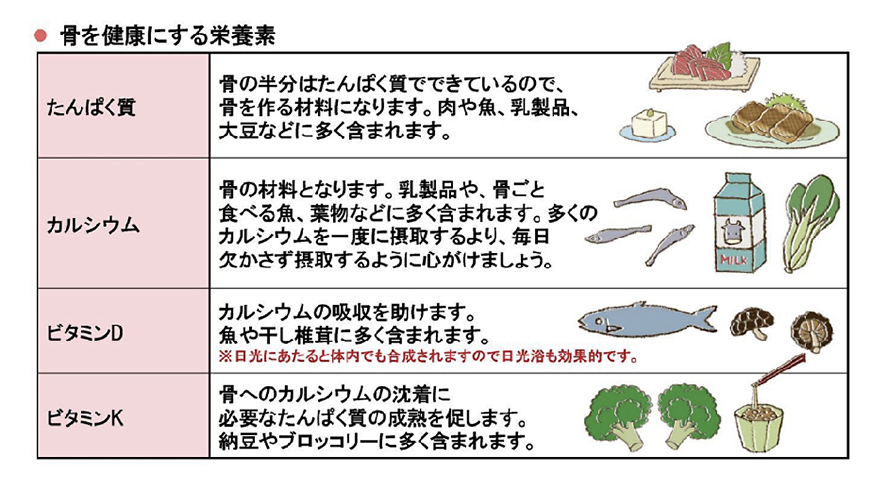
食事ではカルシウム、ビタミンD、ビタミンKを含む食品を摂ることを心がけることが大事ですが、ご希望があれば近隣医療機関の栄養士に栄養指導・相談を依頼します。運動は背筋を伸ばす動きや、ウォーキングやジョギング、エアロビクスなど体重をかけるような動きの多い運動が効果的です。薬物療法ですが、現在様々なタイプの薬が使用できます。患者さん個々の骨粗鬆症の原因や骨折の有無、合併症などを考慮して薬剤の種類をご提案します。

診療の流れ
- 問診票の記入
- 診察
- 背骨のレントゲン、血液尿検査
-
連携医療機関での骨密度測定(DXA法)の予約取得、撮影
*事前にDXA法による骨密度測定を受け、結果を持参いただいた場合はこのステップは省略
- 後日結果説明
当院はDXA法を用いた骨密度測定装置を有しておりません。
お手数ですが、連携医療機関でDXA法による骨密度測定を行ってきていただく必要があります。
院長は日本骨粗鬆症学会認定医の資格を有しており、市の骨粗鬆症検診が始まる前から長年にわたり骨粗鬆症診療へ従事してきた実績があります。
院長からの一言
骨粗鬆症の診断を受けた際に「ショックだ」といって落ち込む患者さんが多い印象を受けます。もちろん持病の関係での骨粗鬆症もありますが、お歳を重ねるごとに骨が弱くなってしまうのは「当たり前」ではないでしょうか。当たり前に起きてくるものであれば「病気」と捉えずに、“骨粗鬆症の診断 ⇨ 今後の健康寿命のために作戦を立てる機会が得られた”と考えてはいかがでしょうか。
また時々「薬を飲まなければいけないのでしょうか?」と聞かれることがあります。検診が始まったとはいえ、検診を受けずに、病院にも一切行かずに、骨折を一度もせずに一生を終える方もいらっしゃると思います。しかし、上記の考え方をすれば、今後の不安な部分や問題点が見えているにも関わらず何もしないのは「もったいない」のではないでしょうか。
当クリニックでは、患者さんの現在の状態に合わせてそれぞれに合った治療を提案させていただきます。そしてそれを選ぶ・行っていくのかを決めるのは患者さん自身です。皆さまのお考えや不安を聞き、疑問に答えていきますので、一緒に今後の健康寿命のための作戦を立てていきましょう。